El Sistema de Farmacovigilancia alerta de casos graves y hospitalizaciones por sobredosis de vitamina D
Una investigación detecta 80 intoxicaciones desde 2019 a pesar de que la Agencia del Medicamento publicó ese año una nota informativa para avisar de los riesgos a los profesionales sanitarios
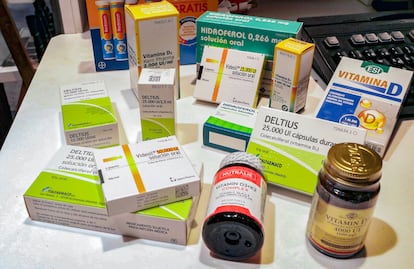

La vitamina D es un compuesto esencial para el organismo. Presente de forma natural en el pescado azul, los huevos y la leche, entre otros alimentos, el cuerpo también es capaz de producirla gracias a la exposición solar de la piel. La falta de este nutriente, cuya función principal es ayudar en la absorción de calcio necesario para mantener unos huesos sanos, causa enfermedades muy graves en los niños, como el raquitismo, y está detrás de importantes problemas de salud en adultos mayores, especialmente mujeres, como la osteoporosis. Por esta razón, en las últimas décadas, han proliferado fármacos y suplementos destinados a prevenir su carencia. Una situación que, sin embargo, ha acabado por tener algunas consecuencias indeseables. No solo porque a menudo se toma vitamina D de forma innecesaria, sino porque este nutriente no es inocuo y, si es consumido en exceso, puede acabar provocando sobredosis potencialmente mortales.
Así lo muestra un estudio llevado a cabo por miembros del Sistema Español de Farmacovigilancia a cuyas conclusiones ha tenido acceso EL PAÍS. En la última década, por ejemplo, este servicio —cuya función es monitorizar e investigar las sospechas de efectos adversos causados por medicamentos— ha recibido 190 notificaciones por sospechas de sobredosis por vitamina D, de los que un centenar han sido graves y cerca del 40% han requerido la hospitalización del paciente. Los datos recogidos no incluyen ningún fallecimiento, aunque en cerca de la mitad de los pacientes no se ha podido seguir su evolución.
“Nuestro estudio muestra que estos casos son un problema recurrente. Los fármacos con vitamina D, a veces por errores en la prescripción y otras del paciente a la hora de tomarlos, pueden llevar a ingestas excesivas que producen cuadros de hipercalcemia graves, entre otros trastornos”, explica Eva María Trejo, coordinadora del Centro de Farmacovigilancia de Extremadura.
En marzo de 2019, la Agencia Española del Medicamento y Productos Sanitarios (AEMPS) publicó una nota informativa en la que alertaba de este riesgo y daba una serie de recomendaciones a profesionales sanitarios y pacientes. “Nosotros queríamos saber con este trabajo si, a partir de la difusión de la nota, se habían seguido recibiendo casos de sobredosificación o errores de medicación asociados al uso de vitamina D. Y hemos visto que sí, que desde entonces [y hasta el 30 de junio de 2024] hemos recibido 80 casos”, añade.
El estudio incluye todas las notificaciones recogidas en los sistemas de farmacovigilancia —309 en total— desde hace más de tres décadas, aunque hay que tener en cuenta que en los primeros años era poco frecuente que llegaran a comunicarse efectos adversos de este tipo. Esta es la primera vez que se hacen públicos en España datos sobre el número de sobredosis y hospitalizaciones por vitamina D.
Hasta la nota de 2019, los casos incluidos son 229, de los que el 67% fueron graves, el 50% requirió ingreso hospitalario y el 74% afectaron a mujeres. Tras la nota, las notificaciones han sido 80, los casos graves han descendido al 52% y las hospitalizaciones al 31%, aunque el porcentaje de mujeres no ha cambiado sustancialmente —incluso ha crecido— y ahora es del 79%. Esto, según las fuentes consultadas, se debe a que la menopausia, y el riesgo de osteoporosis asociado, es una de las razones más frecuentes que llevan a prescribir vitamina D.
María José Peñalver, del Centro de Farmacovigilancia de Murcia y coautora del estudio, apunta a que el descenso del porcentaje de casos graves puede estar relacionado con la nota de la AEMPS. “La sintomatología de la sobredosificación de la vitamina D presenta en ocasiones un cuadro que puede ser inespecífico y tardar en diagnosticarse. La nota seguramente incrementó la sensibilidad con este asunto e hizo que también se informara a los centros de farmacovigilancia de casos menos graves”, explica.
Un portavoz de la AEMPS confirma que “en los meses posteriores a la nota informativa se observó un repunte de notificaciones debido, fundamentalmente, a la influencia que estas informaciones de seguridad ejercen sobre la notificación [de la dolencia]”. Tras esos primeros meses, sin embargo, “el número de notificaciones descendió y se estabilizó”. Al manejar estos datos, recuerda la Agencia, hay que tener en cuenta que “el consumo de vitamina D ha aumentado considerablemente en los últimos años”.
Roi Piñeiro, coordinador del Comité de Medicamentos de la Asociación Española de Pediatría (AEP), explica que los problemas de seguridad de la vitamina D pueden producirse de dos formas: “Por una sobredosis aguda tras un consumo muy elevado en el corto plazo o al ser administrada durante un periodo largo de tiempo, incluso a dosis habituales. El efecto adverso más frecuente es la hipercalcemia, que en los casos leves da lugar a síntomas generales que pueden ser confundidos con muchas otras enfermedades: vómitos, diarrea, dolor abdominal, pérdida de apetito, dolor de cabeza...
Las hipercalcemias graves, añade este experto, pueden producir “fracturas de huesos espontáneas, deformidades en los huesos, pérdida de estatura... y, en los cuadros más severos, alteraciones del ritmo cardíaco con potencial para poner en riesgo la vida del paciente”.

Una de las razones, apuntan los expertos, que pueden facilitar las sobredosis de vitamina D son la gran cantidad de presentaciones de medicamentos —y también suplementos— con distintas concentraciones que existen, lo que puede llevar a errores a la hora de tomarlos. “Uno de los casos que analizamos era el de un bebé que tomaba vitamina D para prevenir el raquitismo y que tuvo que ser hospitalizado porque los padres, por error, le administraban más gotas de las prescritas. En presentaciones con elevadas concentraciones, una posología o dosis inadecuada administradas de forma continuada puede tener efectos perjudiciales. Por eso es muy importante una buena comunicación e información a las familias”, sostiene Peñalver.
Esteban Jodar, profesor de endocrinología en la Universidad Europea y jefe de servicio de la especialidad en el Hospital Quirónsalud de Madrid, ha atendido a pacientes que han cometido otro error que no es tan infrecuente: “En algunos casos, dosis prescritas para tomarse una vez al mes, son luego tomadas semanalmente o diariamente durante bastante tiempo. Otro ejemplo es cuando se prescribe una dosis normal para el tratamiento de osteoporosis y, por error, lo que se acaba tomando son dosis más altas indicadas para el raquitismo”.
El coordinador del Comité de Medicamentos de la AEP califica de “disparate” la gran oferta actual de fármacos y productos nutricionales con vitamina D. “Se puede adquirir sin receta, como suplemento nutricional, en herbolarios, oficinas de farmacia y también por Internet. Se puede comprar en forma de pastillas, jarabe, espray y hasta gominolas o chicles. No encuentro explicación a este disparate, ya que insisto en que se trata de un medicamento como tal, que no es inocuo y que en la mayoría de las ocasiones no es necesario”.
Evitar la automedicación y seguir siempre las instrucciones del personal sanitario es la forma de tomar vitamina D de forma segura, insisten los expertos. Estos precisan que los problemas surgen casi siempre por un mal uso de los medicamentos con este nutriente, aunque en ocasiones también pueden contribuir los suplementos. En cambio, es imposible que la vitamina D ingerida en la dieta llegue a provocar problemas, aunque se consuma gran cantidad de alimentos ricos en ella.
La disparidad de criterios, incluso entre la clase médica, y lagunas en la evidencia científica sobre los niveles adecuados de vitamina D en la población y la forma de alcanzarlos es otro de los problemas que rodea al fármaco. “No hay ensayos clínicos de calidad, y esto es un problema”, admite el jefe de servicio de endocrinología en el Hospital Quirónsalud de Madrid, que añade que en parte esto se debe a que no sería ético “no tratar algunos estados carenciales en los que se sabe que la vitamina D es beneficiosa, aunque pueda haber dudas de exactamente en qué medida, para luego comparar los resultados de quienes no la reciben con los que sí lo hacen”.
La fuentes consultadas coinciden en que la población sana, sin factores de riesgo ni síntomas, no debería tomar vitamina D aunque en un análisis pueda dar niveles bajos. De hecho, no está recomendado hacerse ni siquiera esta prueba de forma rutinaria. “Lo que sí tenemos es una gran cantidad de estudios observacionales que ponen de manifiesto que el paciente suele tener un nivel bajo de vitamina D en varias enfermedades crónicas. “El problema es que no está demostrado que dar vitamina D aporte algún beneficio aunque exista esta asociación. El único campo en el que no hay dudas y los beneficios están avalados por una evidencia robusta es en los casos de osteoporosis y enfermedad ósea metabólica”, añade Jodar.
“No está nada claro cuáles son los niveles plasmáticos de vitamina D que se consideran deficitarios”, añade por su parte Piñeiro. Pese a ello, sigue este experto, “existe cierto consenso científico en que valores inferiores a 12 ng/mL de 25-hidroxivitamina D deben considerarse insuficientes y ser tratados. En pacientes con factores de riesgo, valores inferiores a 20 ng/mL también deben ser considerados deficitarios. Estos factores serían: una ingesta baja en la dieta, la exposición solar limitada, la obesidad, la piel de color oscuro, la osteoporosis, el hiperparatiroidismo, la hospitalización, la malabsorción y la toma de fármacos que aceleran el metabolismo de la vitamina D”.
En análisis indicados por personal sanitario ante síntomas compatibles con la carencia de vitamina D, “el facultativo puede prescribir un tratamiento si considera que puede existir déficit, generalmente durante unas 8 semanas y hasta alcanzar niveles plasmáticos superiores a los 30 ng/mL, tras lo que suele dejarse un tratamiento de mantenimiento, aunque incluso en estos casos los beneficios siguen en entredicho en la actualidad”, concluye Piñeiro.
Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
¿Tienes una suscripción de empresa? Accede aquí para contratar más cuentas.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.
Sobre la firma